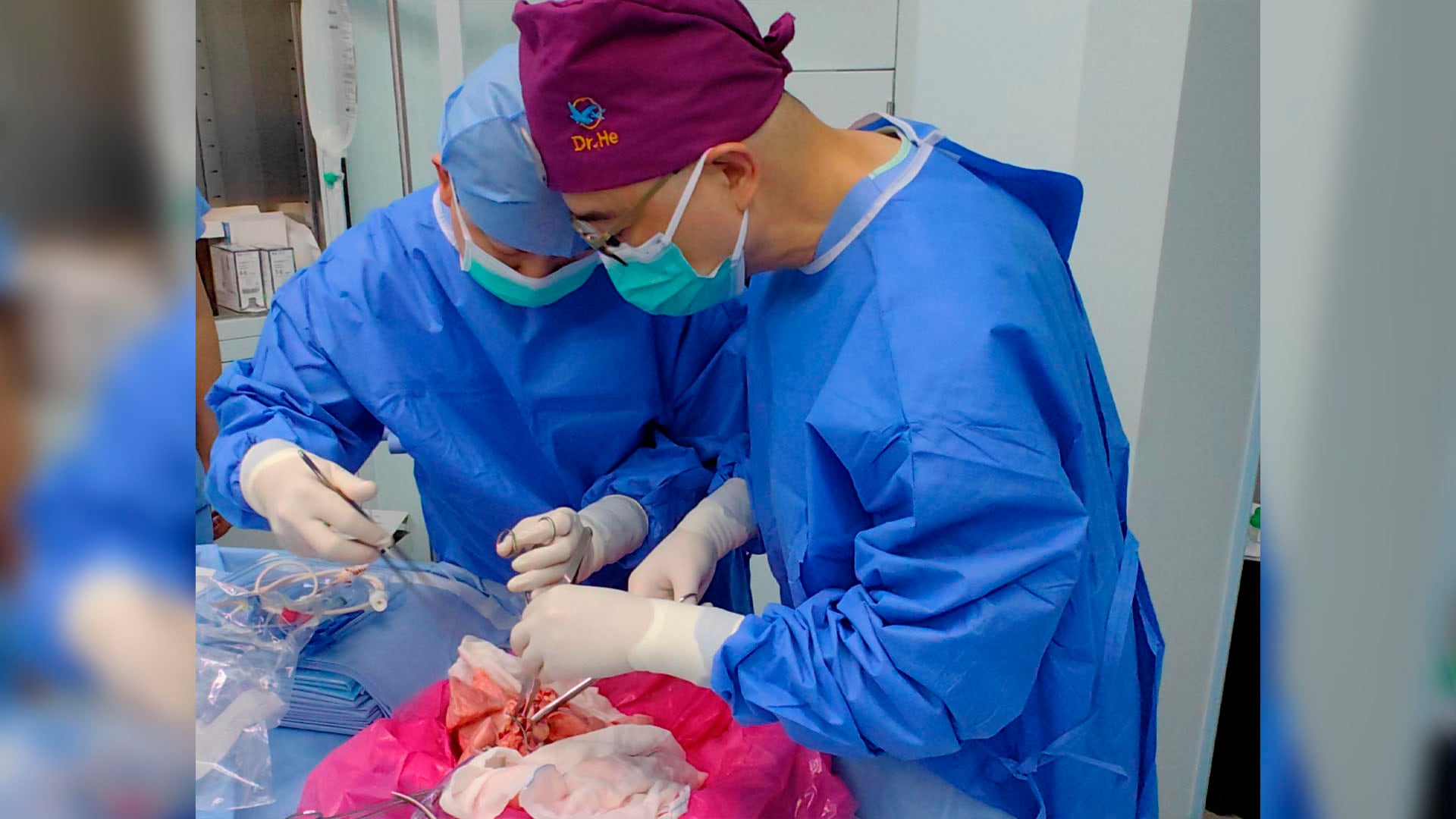
Un grupo de científicos logró el primer xenotrasplante de pulmón de cerdo a un humano. Se trata de un paso importante hacia la posibilidad de usar órganos de animales para tratar enfermedades en las personas.
El experimento consistió en trasplantar el pulmón de un cerdo modificado por edición genética a un paciente humano, ya fallecido cerebralmente, y observar que el órgano funcionó durante 9 días.
Los detalles de la intervención fueron publicados en la revista Nature Medicine.
La investigación fue dirigida por Jianxing He junto a un equipo de la Universidad Médica del Sur de China, y se hizo como parte de búsqueda de soluciones para la falta de órganos para trasplantes.

Para llevar a cabo la experimentación, se utilizó la tecnología de edición genética, conocida como CRISPR. Se editó el ADN del cerdo para que el órgano que aportó al paciente no causara el ataque inmediato del sistema inmune de la persona.
“Estos resultados pueden representar la primera instancia documentada de trasplante pulmonar entre especies, lo que podría facilitar alternativas frente a la falta de donantes humanos”, escribieron los investigadores.
Qué es un xenotrasplante y cuáles son sus desafíos

Realizar un xenotrasplante significa tomar un órgano de un animal y colocarlo en una persona. Los primeros intentos serios se realizaron a principios del siglo XX.
En la actualidad, grupos de investigación de diferentes países trabajan en el desarrollo del xenotrasplante como un camino para enfrentar el problema de que la cantidad de órganos donados por humanos no cubre las necesidades de los pacientes.
En investigaciones anteriores, científicos habían demostrado que es posible trasplantar riñones, corazones e hígados de cerdos modificados genéticamente a personas.

En el caso del nuevo estudio, se hizo una intervención a partir de un pulmón de cerdo. Los investigadores tuvieron en cuenta que “el trasplante pulmonar presenta desafíos únicos debido a la complejidad anatómica y funcional del órgano”.
El cuerpo humano puede identificar rápidamente los órganos de otra especie y suele rechazarlos. Por este reto, los expertos quisieron probar si la edición genética podía ayudar a evitarlo.
Cómo hicieron el nuevo estudio

El paciente seleccionado tenía 39 años y fue declarado fallecido desde un aspecto neurológico, tras cuatro evaluaciones médicas.
Los familiares aceptaron que participara en esta prueba científica, que solo pudo realizarse por su condición especial.
El pulmón donado fue obtenido de un cerdo al que se le había modificado el ADN gracias a la herramienta CRISPR. Los científicos removieron ciertas señales moleculares que normalmente despiertan el rechazo inmune.

Una vez implantado, “el pulmón trasplantado mantuvo su función y viabilidad durante 9 días, sin signos tempranos de rechazo hiperagudo”, detallaron en el artículo.
Si bien al primer día ya apareció un primer daño visible, y entre los días 3 y 6 se detectó respuesta inmunológica, el procedimiento evidenció que un órgano de cerdo puede sobrevivir un tiempo relevante en el cuerpo humano.
Limitaciones, dilemas y pasos futuros según el estudio

Los investigadores reconocieron que aún se trata de una intervención que no ha sido probada y que requiere de más estudios y mejoras.
El avance evidencia que “la modificación genética y el uso de inmunosupresores requieren mejoras para evitar el rechazo inmunológico y lograr durabilidad a largo plazo”, reconocieron.
Una duda es si el xenotrasplante podría ser útil para personas vivas. Porque el ensayo se hizo en una persona que no tenía actividad cerebral, por lo que todavía no se sabe si es seguro en pacientes vivos.

Para el equipo chino, el próximo reto será perfeccionar la modificación genética de los órganos y avanzar en métodos que controlen la reacción defensiva del cuerpo.
“El trasplante de pulmón de cerdo a humano ofrece una solución potencial, pero requiere mayor evidencia antes de aplicarse en clínicas”, concluyeron.
En diálogo con Infobae, el médico Adrián Abalovich, coordinador de la comisión de xenotrasplante de la Sociedad Argentina de Trasplantes y jefe de emergencias del Hospital Eva Perón del partido de San Martín, explicó: “Anteriormente se había realizado experiencias de xenotrasplante de riñón y corazón en personas con muerte cerebral. En este nuevo estudio, realizado en China, la experiencia no fue tan breve, ya que el órgano funcionó durante nueve días”.
El objetivo principal de estos experimentos -señaló- “es entender cómo funciona la inmunología del rechazo en el xenotrasplante. Por eso, son sumamente útiles para llegar algún día a que el xenotrasplante sea una intervención probada en cuanto a su eficacia y seguridad”.
Hace poco, en China también había conseguido que un hígado funcionara durante 12 días en una persona con muerte cerebral. Los resultados se difundieron en la revista Nature.

“Este nuevo experimento consistió en implantar un pulmón izquierdo de cerdo, que tuvo seis modificaciones genéticas, a una persona de 39 años con muerte cerebral, que había sufrido un ataque cerebrovascular (ACV)”, precisó el experto argentino.
“Lo importante es que no se observó rechazo hiperagudo, es decir, ni hemorragia ni necrosis en el pulmón durante esos nueve días”.
Como se produjo una reacción inmunológica mediada por anticuerpos, los autores del experimento sugieren que una de las causas podría ser la falta de uso de un inmunosupresor especial, llamado anti CD40L, porque en China aún no está autorizado.

Para Abalovich, “a pesar de las limitaciones, los resultados del nuevo trabajo difundido en Nature Medicine son interesantes en tanto se demostró que un pulmón de cerdo modificado genéticamente y con inmunosupresión convencional no genera rechazo hiperagudo y puede funcionar durante nueve días sin infecciones. Aun así, debemos considerar que este experimento sigue siendo un proceso de aprendizaje sobre lo que sucede con el xenotrasplante».
Los próximos pasos incluyen conseguir cerdos con modificaciones genéticas adicionales para reducir los antígenos y evitar el rechazo mediado por anticuerpos. También es fundamental utilizar mejores inmunosupresores, como el anti CD40L.