El autocuidado en diabetes tipo 2 es un proceso fundamental que abarca la gestión activa de la salud física, el bienestar mental y la adaptación a los desafíos cotidianos de una enfermedad crónica. Esta condición, caracterizada por la dificultad del organismo para utilizar adecuadamente la insulina y mantener niveles estables de glucosa en sangre, requiere de un compromiso diario y consciente.
Según expertos de la Cleveland Clinic, la adopción de hábitos específicos y sostenidos permite no solo controlar los niveles de azúcar, sino también prevenir complicaciones como enfermedades cardiovasculares, neuropatías o alteraciones renales.
Además, el autocuidado fortalece la autonomía, la toma de decisiones informadas y la calidad de vida de las personas diagnosticadas, al tiempo que promueve la resiliencia frente al estrés y las fluctuaciones emocionales asociadas a la diabetes. Establecer y mantener siete hábitos clave es, de acuerdo con la Cleveland Clinic, un pilar estratégico que puede transformar el pronóstico y favorecer una vida plena junto a la enfermedad.
1. Gestión del estrés
El estrés tiene un impacto directo en la diabetes tipo 2, ya que puede elevar los niveles de glucosa en sangre debido al aumento de cortisol, una hormona que estimula al hígado a liberar más glucosa.

Nicole Bruno, dietista titulada y educadora en diabetes de la Cleveland Clinic, subraya la importancia de reconocer los factores personales que disparan el estrés y aplicar técnicas de manejo, como la respiración de caja, la meditación, el yoga, caminar o leer, para contrarrestar ese efecto fisiológico.
Gestionar el estrés de forma regular contribuye a mantener la estabilidad glucémica y el bienestar emocional.
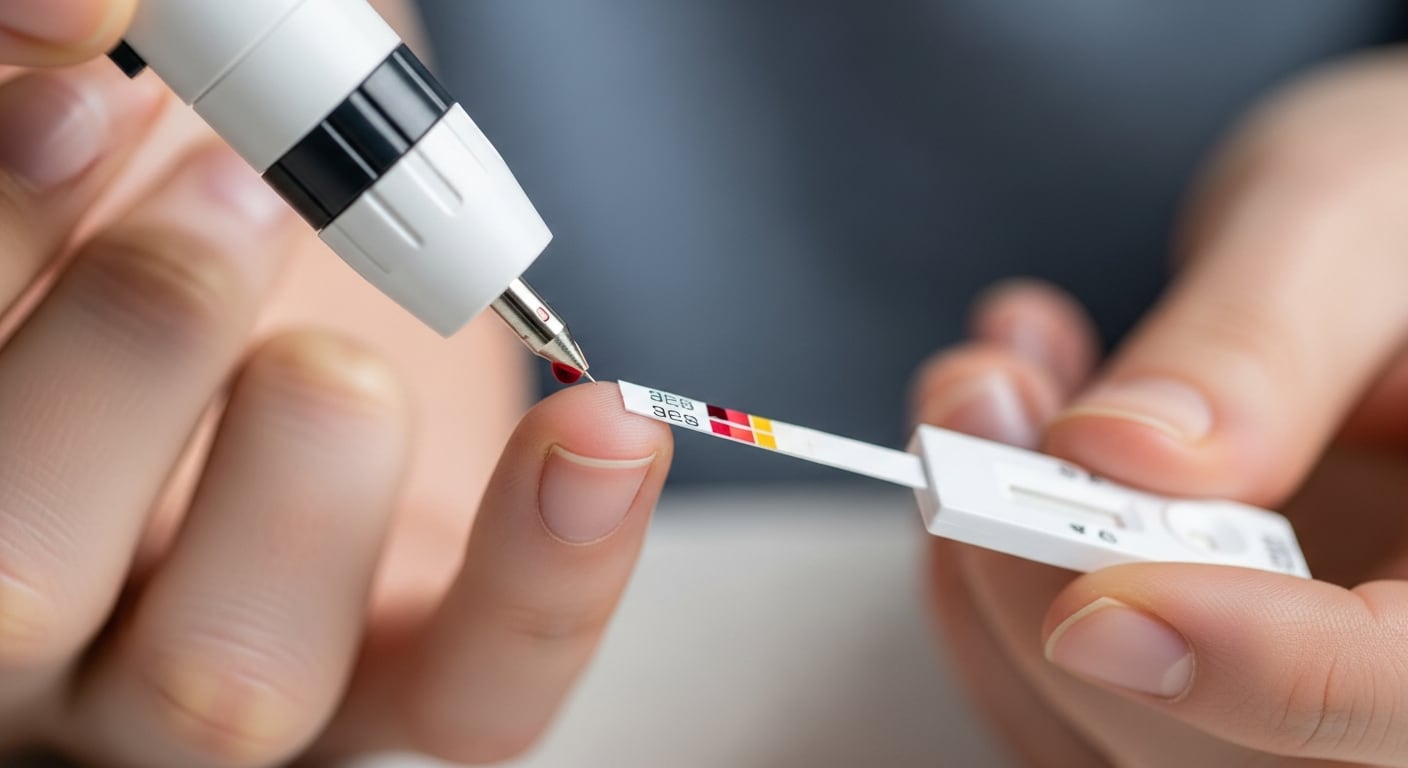
2. Control diario de la glucosa
El control cotidiano del azúcar en sangre es una herramienta central para el autocuidado. Realizar mediciones varias veces al día permite obtener datos fiables para ajustar el tratamiento y la alimentación junto con el equipo médico. Si el monitoreo continuo resulta complejo, Bruno recomienda empezar con controles diarios o en días específicos y adaptar el horario de las pruebas según las necesidades individuales. La constancia en el control facilita la detección temprana de desajustes y la prevención de complicaciones.

3. Calidad del sueño
Dormir entre siete y nueve horas cada noche es esencial para reducir el riesgo de hiperglucemia y estabilizar los ritmos circadianos. Cleveland Clinic señala que establecer horarios regulares para acostarse y levantarse favorece un sueño profundo y tiene un impacto positivo en la salud metabólica. Un descanso de calidad mejora la sensibilidad a la insulina y ayuda a controlar el apetito y el peso corporal.
4. Alimentación equilibrada
Una dieta adecuada es determinante para el tratamiento. Se aconseja priorizar proteínas magras, cereales integrales y verduras sin almidón en los menús diarios. El proceso puede iniciarse con una revisión de la alimentación actual, sumando progresivamente los alimentos recomendados y planificando tres comidas principales por día en intervalos regulares. Llevar un diario alimenticio ayuda a identificar áreas de mejora y a cumplir los objetivos nutricionales pactados con el equipo de salud.
5. Actividad física regular

El ejercicio físico aporta beneficios inmediatos y sostenidos. “El ejercicio libera endorfinas. Las endorfinas son la hormona del bienestar”, afirma Bruno, citada por la Cleveland Clinic. Actividades como correr, andar en bicicleta, nadar, pasear al perro o sumar caminatas incrementan la motivación y contribuyen a mantener estables los niveles de glucosa. La actividad física regular también mejora la sensibilidad a la insulina y fortalece el sistema cardiovascular.
6. Conexiones sociales
El acompañamiento social resulta clave en el autocuidado. Contar con familiares, amigos o participar en grupos de apoyo para personas con diabetes proporciona contención emocional y herramientas para afrontar la ansiedad o la sobrecarga. En casos de tensión anímica elevada, la intervención de un especialista en salud mental puede aportar estrategias adicionales para superar los desafíos cotidianos y fortalecer la resiliencia.
7. Seguimiento médico organizado
El seguimiento profesional es indispensable para la prevención y el tratamiento oportuno de la diabetes tipo 2. Organizar las citas médicas, mantener actualizado el registro de medicamentos y resultados de exámenes, así como preparar preguntas para cada consulta, permite anticipar posibles complicaciones y optimizar el manejo de la enfermedad. El uso de aplicaciones de calendario y herramientas digitales facilita la gestión y ayuda a evitar descuidos relevantes, de acuerdo con la Cleveland Clinic.